CỘNG HÒA XÃ HỘI CHỦ NGHĨA VIỆT nam Độc lập - tự do thoải mái - niềm hạnh phúc --------------------
Số:5481/QĐ-BYT
Hà Nội, ngày30tháng12năm2020
QUYẾT ĐỊNH
VỀ VIỆC BAN HÀNH TÀI LIỆU CHUYÊN MÔN HƯỚNG DẪN CHẨN ĐOÁN VÀ ĐIỀU TRỊ ĐÁI THÁO ĐƯỜNG TÍP 2
BỘ TRƯỞNG BỘ Y TẾ
Căn cứ giải pháp Khám bệnh, chữa dịch năm 2009;
Căn cứ Nghị định số75/2017/NĐ-CPngày đôi mươi tháng 6 năm 2017 của chính phủ quy định chức năng, nhiệm vụ, nghĩa vụ và quyền lợi và tổ chức cơ cấu tổ chức của bộ Y tế;
Theo đề xuất của viên trưởng Cục làm chủ khám, chữa bệnh,
QUYẾT ĐỊNH:
Điều 1.
Bạn đang xem: Hướng dẫn chẩn đoán và điều trị đái tháo đường
Ban hành kèm theo ra quyết định này tài liệu trình độ Hướng dẫn chẩn đoán và chữa bệnh đái tháo dỡ đường típ 2.Điều 2.Tài liệu trình độ Hướng dẫn chẩn đoán và chữa bệnh đái cởi đường típ 2 được áp dụng tại những cơ sở khám bệnh, chữa dịch trong cả nước.
Điều 4.Các ông, bà: Chánh công sở Bộ, Chánh điều tra Bộ, Tổng viên trưởng, viên trưởng và Vụ trưởng những Tổng cục, Cục, Vụ thuộc bộ Y tế, người có quyền lực cao Sở Y tế những tỉnh, tp trực thuộc trung ương, Giám đốc các Bệnh viện trực thuộc cỗ Y tế, Thủ trưởng Y tế các ngành phụ trách thi hành ra quyết định này./.
| Nơi nhận: - Như Điều 4; - bộ trưởng liên nghành (để báo cáo); - những Thứ trưởng; - Cổng thông tin điện tử cỗ Y tế; Website cục KCB; - Lưu: VT, KCB. | KT. BỘ TRƯỞNG THỨ TRƯỞNG Nguyễn TrườngSơn |
HƯỚNG DẪN
CHẨN ĐOÁN VÀ ĐIỀU TRỊ ĐÁI THÁO ĐƯỜNG TÍP 2 (Ban hành kèm theo đưa ra quyết định số 5481/QĐ-BYT ngày 30 tháng 12 năm 2020)
CHỈ ĐẠO BIÊN SOẠN
PGS.TS. Nguyễn Trường tô - lắp thêm trưởng cỗ Y tế
CHỦ BIÊN
PGS.TS. Lương Ngọc Khuê - cục trưởng Cục làm chủ Khám, trị bệnh
ĐỒNG CHỦ BIÊN
GS.TS. è Hữu Dàng - chủ tịch Hội Nội ngày tiết - Đái túa đường Việt Nam;
GS.TS. Thái Hồng quang đãng - Nguyên chủ tịch Hội Nội máu - Đái dỡ đường Việt Nam;
PGS.TS. Nguyễn Thy Khuê - Nguyên quản trị Hội Nội huyết - Đái tháo dỡ đường Việt Nam.
THAM GIA BIÊN SOẠN VÀ THẨM ĐỊNH
TS. Nguyễn quang đãng Bẩy - Trưởng nội y khoa tiết - Đái toá đường, cơ sở y tế Bạch Mai;
PGS.TS. Tạ Văn Bình - chủ tịch Hội người giáo dục và đào tạo bệnh Đái dỡ đường Việt Nam;
TS. Lê Văn bỏ ra - Phó chủ tịch Hội Nội máu Đái cởi đường Việt Nam;
TS. Phan phía Dương - phó giám đốc Bệnh viện Nội máu trung ương;
TS. Vương Ánh Dương - Phó cục trưởng Cục quản lý Khám, trị bệnh, bộ Y tế;
PGS.TS. Nguyễn Thị Bích Đào - Phó quản trị Hội Nội tiết - Đái dỡ đường Việt Nam;
PGS.TS. è Thị Thanh Hóa - Nguyên phó giám đốc Bệnh viện Nội máu trung ương;
BSCKII. Hoàng Thị Lan hương - phó giám đốc Bệnh viện đa khoa tw Huế;
ThS. Nguyễn Trọng Khoa - Phó viên trưởng Cục quản lý Khám, chữa trị bệnh;
TS. è Quang Khánh - Trưởng cỗ môn Nội tiết, trường Đại học tập Y Dược TP hồ nước Chí Minh;
PGS.TS. Vũ Bích Nga - Giảng viên cao cấp Bộ môn Nội, ngôi trường Đại học Y Hà Nội;
TS. Nguyễn Thị Phi Nga - công ty nhiệm Khoa Khớp cùng nội tiết, bệnh viện Quân y 103;
ThS. Trương Lê Vân Ngọc - chuyên viên Cục thống trị Khám, trị bệnh, bộ Y tế;
PGS.TS. Đỗ Trung Quân - Phó chủ tịch Hội Nội tiết Đái dỡ đường Việt Nam;
PGS.TS. Hồ Thị Kim Thanh - Trưởng cỗ môn Y học tập gia đình, ngôi trường ĐH Y Hà Nội;
PGS.TS. Nguyễn Hải Thủy - Phó quản trị Hội Nội máu Đái toá đường Việt Nam;
TS. Lê quang đãng Toàn - Trưởng y khoa nội tiết, bệnh viện Nội máu trung ương;
TS. Lại Đức ngôi trường - chuyên viên Tổ chức Y tế thế giới;
PGS.TS. Nguyễn Khoa Diệu Vân - Phó quản trị Hội Nội huyết Đái tháo dỡ đường Việt Nam;
ThS. Đoàn Tuấn Vũ - Trưởng phòng chỉ đạo tuyến, cơ sở y tế Nội ngày tiết trung ương.
TỔ THƯ KÝ
PGS.TS. Hồ nước Thị Kim Thanh - Trưởng cỗ môn Y học tập gia đình, trường ĐH Y Hà Nội;
TS. Nai lưng Thừa Nguyên - Tổng Thư ký Hội Nội huyết - Đái tháo đường Việt Nam;
ThS. Trương Lê Vân Ngọc - nhân viên Cục quản lý Khám, trị bệnh, cỗ Y tế;
CN. Đỗ Thị Thư - Cục cai quản Khám, trị bệnh, bộ Y tế.
LỜI NÓI ĐẦU
Đái toá đường là giữa những bệnh ko lây nhiễm phổ cập trên toàn cầu. Năm 2019, trên toàn quả đât có 463 triệu con người lớn (độ tuổi 20-79) tương đương 1 trong 11 người trưởng thành đang sinh sống với căn bệnh đái tháo dỡ đường. Dự kiến vào năm 2045, số lượng này đang tăng tới khoảng tầm 700 triệu người, hay nói cách khác 1 người trong 10 bạn lớn sẽ có bệnh đái toá đường. Tuy nhiên, gần một nửa số người đang sinh sống và làm việc với dịch đái cởi đường (độ tuổi 20-79) ko được chẩn đoán (46,5%), tỷ lệ này ở khoanh vùng Tây Thái tỉnh bình dương là 52.1%. Ước tính hơn 4 triệu con người trong lứa tuổi từ 20-79 đã tử vong vì các lý do liên quan mang lại đái túa đường những năm 2019. Bệnh đái toá đường tạo ra nhiều biến bệnh nguy hiểm, là nguyên nhân số 1 gây bệnh tim mạch, mù lòa, suy thận, và cắt cụt chi.1
Để bức tốc chất lượng và chuẩn chỉnh hóa công tác chuyên môn chẩn đoán, chữa bệnh đái tháo đường, năm 2017, bộ Y tế đã phát hành Hướng dẫn chẩn đoán và khám chữa đái túa đường. Với tân tiến khoa học kỹ thuật, khuyến cáo cập nhật năm 2020 của cộng đồng Đái tháo dỡ đường vậy giới, hiệp hội cộng đồng Đái toá đường Hoa kỳ về hướng dẫn chăm sóc, điều trị đái dỡ đường, cỗ Y tế sẽ triển khai update Hướng dẫn chẩn đoán và chữa bệnh đái tháo đường. Chỉ dẫn được tạo công phu, cập nhật, dựa trên những tài liệu trong nước và quốc tế, tập trung chủ yếu đuối vào thực hành thực tế lâm sàng chẩn đoán và chữa bệnh đái toá đường vì vậy sẽ khá hữu ích cho những thầy thuốc đa khoa, chuyên khoa trong hành nghề khám, chữa bệnh dịch hàng ngày. Đây là bạn dạng được update lần thứ tư của bộ Y tế về đái túa đường.
Hướng dẫn chẩn đoán và điều trị bệnh đái dỡ đường típ 2 được xây dựng với việc đóng góp trình độ chuyên môn của Hội Nội tiết - Đái túa đường việt nam - gồm những chuyên gia hàng đầu về nội máu có tay nghề lâm sàng, huấn luyện và biên soạn thảo tài liệu trình độ chuyên môn trong cả nước. Bộ Y tế nhận xét cao và ghi nhận thêm những đóng góp của Hội Nội huyết - Đái cởi đường việt nam trong desgin hướng dẫn chăm môn quan trọng đặc biệt này. Hội đã thực hiện đúng công dụng của một Hội siêng môn nghề nghiệp và công việc trong tạo hướng dẫn siêng ngành để cỗ Y tế coi xét, phê duyệt.
Chúng tôi xin trân trọng cảm ơn GS.TS. Nguyễn Thanh Long, bộ trưởng Bộ Y tế, PGS.TS. Nguyễn Trường tô - trang bị trưởng bộ Y tế đã chỉ huy tích cực vận động xây dựng các hướng dẫn chăm môn, quy trình kỹ thuật khám bệnh, chữa trị bệnh.
Tài liệu chuyên mônHướng dẫn chẩn đoán và điều trị căn bệnh đái túa đường típ 2năm 2020 hoàn toàn có thể còn những thiếu sót, shop chúng tôi rất ao ước nhận được sự góp sức từ quý độc giả, đồng nghiệp nhằm Tài liệu ngày 1 hoàn thiện hơn.
CỤC TRƯỞNG CỤC QUẢN LÝ KHÁM, CHỮA BỆNH PGS.TS. Lương Ngọc Khuê |
DANH MỤC CÁC TỪ VIẾT TẮT
ACC | American College of Cardiology (Trường môn Tim mạch Hoa Kỳ) |
ADA | American Diabetes Association (Hội đái dỡ đường Hoa Kỳ) |
AHA | American Heart Association (Hội tim mạch Hoa Kỳ) |
BN | Bệnh nhân |
BMI | Body Mass Index (Chỉ số khối cơ thể) |
BTMDXV | Bệnh tim mạch bởi vì xơ vữa |
CABG | Coronary artery bypass surgery (Phẫu thuật bắc mong động mạch vành) |
CAD | Cononary artery disease (Bệnh cồn mạch vành) |
ĐTĐ | Đái tháo đường |
EASD | The European Association for the Study of Diabetes (Hội nghiên cứu đái dỡ đường Châu Âu) |
eGFR | Estimated Glomerular Filtration Rate (Độ lọc cầu thận mong tính) |
ESC | The European Society of Cardiology (Hội Tim mạch châu Âu) |
HA | Huyết áp |
IDF | International Diabetes Federation (Liên đoàn Đái tháo dỡ đường quốc tế) |
LEVF | Left ventricular Ejection Fraction (Phân suất tống ngày tiết thất trái) |
NPH | Neutral Protamine Hagedorn |
PCI | Percutaneous Coronary Intervention (Can thiệp mạch vành qua da) |
UACR | Urine albumin lớn Creatinine Ratio (Tỷ lệ albumin/creatinin niệu) |
YTNC | Yếu tố nguy cơ |
HƯỚNG DẪN
CHẨN ĐOÁN VÀ ĐIỀU TRỊ ĐÁI THÁO ĐƯỜNG TÍP 2 (Ban hành kèm theo ra quyết định số/QĐ-BYT ngàythángnăm 2020 của cục trưởng bộ Y tế)
PHẦN 1
ĐỊNH NGHĨA VÀ DỊCH TỄ HỌC
Bệnh đái dỡ đường là bệnh náo loạn chuyển hóa, có điểm sáng tăng glucose tiết mạn tính vì khiếm khuyết về huyết insulin, về ảnh hưởng tác động của insulin, hoặc cả hai. Tăng glucose mạn tính trong thời gian dài gây ra những xôn xao chuyển hóa carbohydrate, protide, lipide, tạo tổn yêu đương ở những cơ quan khác nhau, đặc biệt quan trọng ở tim cùng mạch máu, thận, mắt, thần kinh.
Theo Liên đoàn Đái toá đường thế giới (IDF), năm 2019 toàn thế giới có 463 triệu người (trong độ tuổi 20-79) bị bệnh đái túa đường (ĐTĐ), dự kiến vẫn đạt 578 triệu con người vào năm 2030 với 700 triệu người vào năm 2045. Ước tính rộng 4 triệu người trong độ tuổi từ 20-79 đã tử vong bởi vì các tại sao liên quan cho ĐTĐ trong thời điểm 2019. Sát bên đó, cùng với vấn đề tăng áp dụng thực phẩm không say mê hợp, không nhiều hoặc không vận động thể lực ngơi nghỉ trẻ em, căn bệnh ĐTĐ típ 2 sẽ có xu thế tăng ngơi nghỉ cả trẻ em, trở thành vụ việc sức khỏe xã hội nghiêm trọng. Bệnh dịch ĐTĐ tạo ra nhiều biến hội chứng nguy hiểm, là nguyên nhân bậc nhất gây bệnh về tim mạch, mù lòa, suy thận, và cắt cụt chi. Đáng giữ ý, bao gồm tới 70% trường hòa hợp ĐTĐ típ 2 có thể dự phòng hoặc làm cho chậm xuất hiện thêm bệnh bằng tuân hành lối sống an lành (dinh dưỡng thích hợp lý, luyện tập thể dục )
Ở Việt Nam, năm 1990 của ráng kỷ trước, xác suất bệnh ĐTĐ chỉ với 1,1% (ở tp Hà Nội), 2,52% (ở tp Hồ Chí Minh), 0,96% (ở tp Huế), thì nghiên cứu năm 2012 của bệnh viện Nội tiết tw cho thấy: phần trăm hiện mắc đái túa đường trên cả nước ở người trưởng thành và cứng cáp là 5,42%, phần trăm đái dỡ đường chưa được chẩn đoán trong cộng đồng là 63,6%. Xác suất rối loạn tiêu thụ glucose là 7,3%, rối loạn glucose huyết cơ hội đói 1,9% (toàn quốc năm 2003). Theo tác dụng điều tra STEPwise về các yếu tố nguy hại của căn bệnh không nhiễm do bộ Y tế triển khai năm 2015, ở nhóm tuổi từ 18-69, cho biết thêm tỷ lệ ĐTĐ cả nước là 4,1%, tiền ĐTĐ là 3,6%, vào đó tỷ lệ ĐTĐ được chẩn đoán là 31,1%, tỷ lệ ĐTĐ không được chẩn đoán là 69,9%. Trong số những người được chẩn đoán, phần trăm ĐTĐ được cai quản tại các đại lý y tế: 28,9%, phần trăm ĐTĐ chưa được quản lý: 71,1%. Dữ liệu update của Liên đoàn Đái toá đường nước ngoài (IDF) cho thấy năm 2019 vn có tỷ lệ 6% người cứng cáp mắc ĐTĐ.
PHẦN 2
CHẨN ĐOÁN VÀ PHÂN LOẠI ĐÁI THÁO ĐƯỜNG
1. Chẩn đoán
1.1.Chẩn đoán đái toá đường
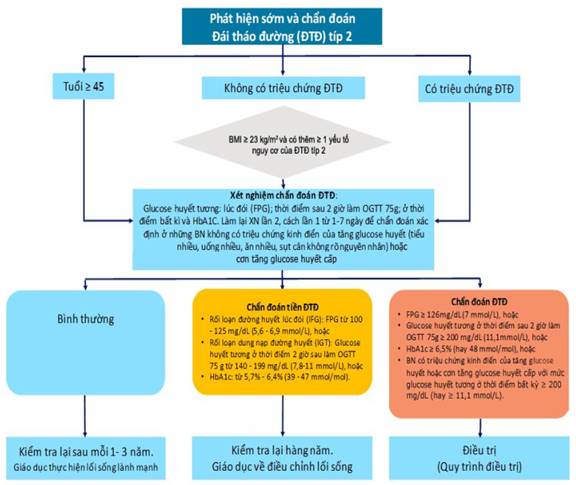
Tiêu chuẩn chỉnh chẩn đoán đái cởi đường phụ thuộc vào 1 trong 4 tiêu chí sau đây:
a)Glucose máu tương cơ hội đói ≥ 126 mg/dL (hay 7 mmol/L) hoặc:
b)Glucose tiết tương ở thời gian sau 2 tiếng đồng hồ làm nghiệm pháp dung nạp với 75g glucose bởi đường uống ≥ 200 mg/dL (hay 11,1 mmol/L)
c)HbA1c ≥ 6,5% (48 mmol/mol). Xét nghiệm HbA1c buộc phải được thực hiện bằng phương pháp đã chuẩn hóa theo tiêu chuẩn chỉnh quốc tế.
d)BN gồm triệu chứng kinh điển của tăng glucose tiết hoặc của cơn tăng glucose huyết cấp cho kèm nút glucose tiết tương ngẫu nhiên ≥ 200 mg/dL (hay 11,1 mmol/L).
Chẩn đoán xác minh nếu gồm 2 công dụng trên ngưỡng chẩn đoán trong cùng 1 mẫu mã máu xét nghiệm hoặc ở 2 thời điểm không giống nhau đối với tiêu chí a, b, hoặc c; riêng tiêu chuẩn d: chỉ việc một lần xét nghiệm duy nhất.
Lưu ý:
-Glucose huyết đói được đo khi BN nhịn ăn uống (không hấp thụ nước ngọt, rất có thể uống nước lọc, nước hâm sôi để nguội) tối thiểu 8 giờ đồng hồ (thường cần nhịn đói qua đêm từ 8 -14 giờ).
-Nghiệm pháp dung nạp glucose bằng đường uống phải được tiến hành theo gợi ý của tổ chức triển khai Y tế vậy giới: BN nhịn đói từ bỏ nửa đêm trước lúc làm nghiệm pháp, dùng một lượng 75g glucose, hòa trong 250-300 mL nước, uống trong 5 phút; vào 3 cách đây không lâu đó BN ăn uống khẩu phần có tầm khoảng 150-200 gam carbohydrat mỗi ngày, ko mắc những bệnh lý cấp tính cùng không sử dụng các thuốc có tác dụng tăng glucose huyết. Định lượng glucose huyết tương tĩnh mạch.
1.2.Khuyến cáo làm cho xét nghiệm nhằm tầm soát, phát hiện nay ĐTĐ hoặc tiền ĐTĐ ở người lớn không tồn tại triệu chứng, bộc lộ lâm sàng.
a)Người trưởng thành và cứng cáp ở bất kỳ tuổi nào có thừa cân hoặc mập ú (BMI ≥ 23 kg/m2) và có kèm một trong các các yếu ớt tố nguy hại sau:
-Có người thân trong gia đình đời trước tiên ( tía mẹ, anh chị em em ruột, nhỏ đẻ ) bị ĐTĐ
-Tiền sử bệnh tim mạch do xơ vữa cồn mạch
-Tăng huyết áp (HA ≥ 140/90 mmHg, hoặc đang khám chữa THA)
-HDL cholesterol 250mg/dL (2,8mmol/L)
-Phụ thanh nữ bị hội chứng buồng trứng nhiều nang
-Ít chuyển động thể lực
-Các chứng trạng lâm sàng khác liên quan với kháng insulin (như lốt gai đen: acanthosis nigricans).
b)Phụ nàng đã được chẩn đoán ĐTĐ bầu kỳ cần theo dõi thọ dài, xét nghiệm tối thiểu mỗi 3 năm.
c)Tất cả mọi người từ 45 tuổi trở lên
d)Nếu các tác dụng bình thường, xét nghiệm sẽ được làm lại trong tầm 1- 3 năm tiếp theo hoặc ngắn hơn tùy theo kết quả ban đầu và các yếu tố nguy cơ.
1.3.Phát hiện cùng chẩn đoán đái cởi đường bầu kỳ
a)Khái niệm: ĐTĐ kỳ mang thai là ĐTĐ được chẩn đoán vào 3 tháng giữa hoặc 3 tháng cuối của thời gian mang thai và không tồn tại bằng hội chứng về ĐTĐ típ 1, ĐTĐ típ 2 trước đó. Nếu phụ nữ có bầu 3 tháng thứ nhất được phát hiện nay tăng glucose máu thì xếp các loại là ĐTĐ không được chẩn đoán/chưa được phát hiện nay hoặc ĐTĐ trước sở hữu thai với dùng tiêu chuẩn chẩn đoán như nghỉ ngơi người không có thai.
b)Thời điểm tầm kiểm tra đái tháo đường bầu kỳ
-Đối với phụ nữ có thai chưa được chẩn đoán ĐTĐ trước đó tại lần thăm khám thai trước tiên đối với những người dân có các yếu tố nguy cơ tiềm ẩn của ĐTĐ: tiến hành xét nghiệm chẩn đoán ĐTĐ, sử dụng những tiêu chuẩn chỉnh chẩn đoán đái cởi đường trên điểm a, b, d của điểm 1.1 - Mục 1. Chẩn đoán (không vận dụng tiêu chuẩn chỉnh về HbA1c).
-Thực hiện xét nghiệm chẩn đoán ĐTĐ bầu kỳ sinh sống tuần sản phẩm 24 đến 28 của bầu kỳ so với những thai phụ không được chẩn đoán đái tháo đường trước đó.
-Thực hiện xét nghiệm để chẩn đoán đái dỡ đường thật sự (bền vững): ở thiếu phụ có đái toá đường bầu kỳ, sau khi sinh từ bỏ 4 cho 12 tuần. Cần sử dụng nghiệm pháp tiêu thụ glucose đường uống cùng áp dụng các tiêu chuẩn chỉnh chẩn đoán dành cho những người trưởng thành không sở hữu thai. Sử dụng các tiêu chuẩn chỉnh chẩn đoán đái túa đường tại điểm a, b, d của điểm 1.1 - Mục 1. Chẩn đoán (không vận dụng tiêu chuẩn về HbA1c).
-Ở thiếu phụ có tiền sử đái cởi đường thời gian mang thai nên thực hiện xét nghiệm phát hiện nay sớm ĐTĐ tốt tiền ĐTĐ ít nhất mỗi 1- 3 năm một lần.
-Phụ phái nữ có tiền sử đái tháo đường bầu kỳ, kế tiếp được phát hiện gồm tiền đái dỡ đường: cần được điều trị can thiệp lối sống tích cực và metformin để phòng phòng ngừa đái toá đường.
c)Tầm soát với chẩn đoán đái tháo đường bầu kỳ: lúc này ở Việt Nam hoàn toàn có thể thực hiện phương pháp 1 cách như sau:
Thực hiện nghiệm pháp tiêu thụ glucose mặt đường uống 75g (75-g OGTT): đo nồng độ glucose tiết tương thời gian đói với tại thời điểm 1 giờ, 2 giờ, sống tuần máy 24 mang đến 28 của thai kỳ so với những thai phụ không được chẩn đoán đái cởi đường trước đó. Nghiệm pháp dung nạp glucose bởi đường uống yêu cầu được triển khai vào buổi sáng sau thời điểm nhịn đói qua đêm ít nhất là 8 giờ. Chẩn đoán đái toá đường thời gian mang thai khi bất kỳ giá trị glucose ngày tiết tương làm sao thỏamãn tiêu chuẩn chỉnh sau đây:
-Lúc đói ≥ 92 mg/dL (5,1 mmol/L)
-Ở thời khắc 1 tiếng ≥ 180 mg/dL (10,0 mmol/L)
-Ở thời khắc 2 giờ đồng hồ ≥ 153 mg/dL (8,5 mmol/L)
Hình 1: Sơ đồ chẩn đoán đái cởi đường
2. Phân nhiều loại đái tháo dỡ đường
Bệnh đái túa đường được tạo thành 4 một số loại chính
a)Đái dỡ đường típ 1 (do hủy hoại tế bào beta tụy, dẫn đến thiếu insulin tuyệt đối).
b)Đái tháo đường típ 2 (do giảm tính năng của tế bào beta tụy tiến triển trên nền tảng đề kháng insulin).
c)Đái dỡ đường thời gian mang thai (là ĐTĐ được chẩn đoán vào 3 tháng giữa hoặc 3 tháng cuối của thai kỳ và không có bằng chứng về ĐTĐ típ 1, típ 2 trước đó).
d)Các nhiều loại ĐTĐ quan trọng đặc biệt do các nguyên nhân khác, như ĐTĐ sơ sinh hoặc đái tháo dỡ đường do thực hiện thuốc và hóachất như thực hiện glucocorticoid, khám chữa HIV/AIDS hoặc sau cấy ghép mô
2.1.Đái túa đường típ 1
Đái toá đường típ 1 do tế bào beta bị phá hủy nên BN không thể hoặc còn hết sức ít insulin, 95% do nguyên tắc tự miễn (típ 1A), 5% vô căn (típ 1 B). BN bị thiếu hụt insulin, tăng glucagon vào máu, ko điều trị sẽ ảnh hưởng nhiễm toan ceton. Bệnh có thể xảy ra ở phần nhiều lứa tuổi nhưng đa phần ở trẻ nhỏ và thanh thiếu niên. BN đề nghị insulin để bình ổn glucose huyết. Fan lớn tuổi hoàn toàn có thể bị ĐTĐ từ miễn diễn tiến chậm còn gọi là Latent Autoimmune Diabetes of Adulthood (LADA), ban đầu BN còn đầy đủ insulin nên không bị nhiễm toan ceton và rất có thể điều trị bởi thuốc viên nhưng chứng trạng thiếu insulin sẽ năng dần dần với thời gian.
2.2.Đái toá đường típ 2
Đái toá đường típ 2 hồi xưa được call là ĐTĐ của người lớn tuổi tuyệt ĐTĐ không dựa vào insulin, chỉ chiếm 90-95% những trường hợp ĐTĐ. Thể căn bệnh này bao hàm những người dân có thiếu insulin tương đối cùng với đề kháng insulin. Ít duy nhất ở quá trình đầu hoặc có khi suốt cuộc sống đời thường BN ĐTĐ típ 2 không phải insulin để sống sót. Có rất nhiều nguyên nhân của ĐTĐ típ 2 nhưng không tồn tại một nguyên nhân chuyên biệt nào. BN không tồn tại sự tiêu diệt tế bào beta vì tự miễn, không tồn tại kháng thể từ miễn vào máu. Đa số BN có béo múp hoặc thừa cân nặng và/hoặc mập ú vùng bụng với vòng 2 to. Mập mạp nhất là béo tốt vùng bụng có liên quan với tăng acid lớn trong máu, mô m cũng tiết ra một số trong những hormon làm cho giảm tác dụng của insulin ở các cơ quan lại đích như gan, tế bào m , tế bào cơ (đề phòng insulin tại những cơ quan lại đích). Bởi tình trạng đề chống insulin, ở quy trình tiến độ đầu tế bào beta bù trừ và tăng máu insulin trong máu, nếu triệu chứng đề chống insulin kéo dãn hoặc nặng trĩu dần, tế bào beta sẽ không còn tiết đầy đủ insulin với ĐTĐ típ 2 lâm sàng đang xuất hiện. Triệu chứng đề phòng insulin có thể cải thiện khi bớt cân, hoặc dùng một trong những thuốc tuy vậy không bao giờ hoàn toàn quay trở về bình thường.
2.3.Đái dỡ đường thai kỳ:
ĐTĐ kỳ mang thai là ĐTĐ được chẩn đoán vào 3 tháng thân hoặc 3 mon cuối của thời gian mang thai và không có bằng bệnh về ĐTĐ típ 1, típ 2 trước đó.Nếu thanh nữ có thai 3 tháng đầu được phát hiện tại tăng glucose máu thì chẩn đoán là ĐTĐ không được chẩn đoán hoặc không được phát hiện với dùng tiêu chuẩn chẩn đoán như làm việc người không tồn tại thai.
2.4.Đái dỡ đường thiết bị phát và thể căn bệnh chuyên biệt của ĐTĐ
a)Khiếm khuyết bên trên nhiễm dung nhan thể thường, di truyền theo ren trội trên tế bào beta.
-ĐTĐ đơn gen thể MODY (Maturity Onset Diabetes of the Young)
-Insulin hoặc proinsulin đột nhiên biến: (Protein hốt nhiên biến preproinsulin-genINS)
-Đột thay đổi kênh KATP(Protein bỗng biến: kênh chỉnh giữ Kali 6,2-genKCNJ11; Protein đột nhiên biến: Thụ thể sulfonylurea 1-genABBC8).
b)Khiếm khuyết bên trên nhiễm sắc đẹp thể thường, dt theo gene lặn tại tế bào beta: Hội bệnh Mitchell-Riley, Hội triệu chứng Wolcott-Rallison, Hội bệnh Wolfram, Hội chứng thiếu huyết hồng ước to thỏa mãn nhu cầu với thiamine, ĐTĐ do bất chợt biến DNA ty thể. Những thể dịch này hãn hữu gặp, thường gây ĐTĐ sơ sinh hoặc ĐTĐ nghỉ ngơi trẻ em.
c)Khiếm khuyết gen liên quan đến hoạt tính insulin
d)Các hội chứng bất thường nhiễm sắc đẹp thể không giống (Hội chứng Down, Klinefelter, Turner..) nhiều lúc cũng kết phù hợp với ĐTĐ.
e)Bệnh lý tụy: viêm tụy, chấn thương, u, cắt tụy, xơ sỏi tụy, nhiễm nhan sắc tố sắt
f)ĐTĐ do bệnh án nội tiết: lớn đầu chi, hội triệu chứng Cushing, u tủy thượng thận, cường giáp, u tiết glucagon
g)ĐTĐ vày thuốc, hóa chất: interferon alpha, corticoid, thiazide, hooc môn giáp, thuốc kháng trầm cảm, antiretroviral protease inhibitors
2.5.Phân biệt đái toá đường típ 1 cùng típ 2
Bảng 1: khác nhau ĐTĐ típ 1 với típ 2
Đặc điểm | Đái cởi đường típ 1 | Đái túa đường típ 2 |
Tuổi xuất hiện | Trẻ, thanh thiếu niên | Tuổi trưởng thành |
Khởi phát | Các triệu chứng rầm rộ | Chậm, thường không rõ triệu chứng |
Biểu hiện nay lâm sàng | -Sút cân nặng nhanh chóng. -Đái nhiều. -Uống nhiều | -Bệnh diễn tiến âm ỉ, không nhiều triệu chứng -Thể trạng béo, quá cân -Tiền sử gia đình có người mắc bệnh đái túa đường típ 2. -Đặc tính dân tộc có phần trăm mắc bệnh dịch cao. -Dấu gai black (Acanthosis nigricans) -Hội chứng buồng trứng nhiều nang |
Nhiễm ceton, tăng ceton vào máu, nước tiểu | Dương tính | Thường ko có |
Insulin/C-peptid | Thấp/không đo được | Bình hay hoặc tăng |
Kháng thể: Kháng đảo tụy (ICA) Kháng Glutamic acid decarboxylase 65 (GAD 65) Kháng Insulin (IAA) Kháng Tyrosine phosphatase (IA-2) Kháng Zinc Transporter 8 (ZnT8) | Dương tính | Âm tính |
Điều trị | Bắt buộc sử dụng insulin | Thay đổi lối sống, dung dịch viên và/ hoặc insulin |
Cùng hiện hữu với dịch tự miễn khác | Có thể có | Hiếm |
Các dịch lý đi kèm lúc new chẩn đoán: tăng ngày tiết áp, náo loạn chuyển hóa lipid, mập phì | Không có Nếu có, buộc phải tìm những bệnh lý không giống đồng mắc | Thường gặp, nhất là hội hội chứng chuyển hóa |
Chú thích: bảng trên chỉ tất cả tính tham khảo, có tương đối nhiều thể căn bệnh trùng bao phủ giữa những đặc điểm. Khi biểu hiện bệnh lý không rõ ràng, đề xuất theo dõi một thời hạn để phân nhiều loại đúng bệnh. Điều trị hầu hết dựa trên dịch cảnh lâm sàng của BN để đưa ra quyết định có buộc phải dùng tức thì insulin tuyệt không.
PHẦN 3
KHÁM VÀ ĐÁNH GIÁ TOÀN DIỆN NGƯỜI BỆNH ĐTĐ
1. Mục đích
Đánh giá trọn vẹn nên thực hiện vào lần đi khám bệnh đầu tiên sau đó chu trình hàng năm nhằm mục đích sau:
-Xác định chẩn đoán với phân một số loại ĐTĐ;
-Phát hiện các biến bệnh đái tháo đường và các bệnh đồng mắc;
-Xem xét câu hỏi điều trị trước đó và việc kiểm soát yếu tố nguy cơ ở BN ĐTĐ đã được chẩn đoán;
-Thảo luận cùng tín đồ bệnh cùng thân nhân trong kiến tạo kế hoạch cai quản lý, tự thống trị và siêng sóc.
-Xây dựng kế hoạch hoặc điều chỉnh để quan tâm liên tục, trọn vẹn người bệnh.
2. Những nội dung nhận xét toàn diện
2.1.Bệnh sử - Lâm sàng:
-Tuổi, điểm sáng lúc khởi phát đái toá đường (nhiễm toan ceton đái túa đường, phát hiện nay đái cởi đường bằng xét nghiệm nhưng không có triệu chứng).
-Cách ăn uống, triệu chứng dinh dưỡng, tiền sử cân nặng, thói quen luyện tập thể lực, sệt điểm các bước hàng ngày, trình độ học vấn, sự phát âm biết về chăm lo sức khoẻ, dịch ĐTĐ, tiểu sử từ trước và nhu cầu về cung ứng tâm lý
-Tiền sử sử dụng thuốc lá, trang bị uống có cồn và thuốc gây nghiện.
-Tìm gọi BN bao gồm tham gia các chương trình giáo dục đào tạo về ĐTĐ, tự quản lý
-Rà thẩm tra lại các phác đồ điều trị trước và đáp ứng nhu cầu điều trị (dựa vào những số liệu HbA1c, cơn hạ con đường huyết). Đánh giá chỉ sự tuân thủ điều trị thuốc uống, thuốc tiêm và những rào cản đối với sự tuân hành điều trị.
-Khai thác bài toán sử dụng những thuốc bổ sung cập nhật và chũm thế: các thực phẩm chức năng, thuốc truyền thống cổ truyền đã sử dụng. Các loại dung dịch điều trị bệnh khác, thí dụ thuốc khám chữa đau khớp
-Các bệnh đồng mắc và bệnh dịch về răng miệng sẽ mắc.
-Tầm rà trầm cảm, lo âu, các khó khăn về tài chính, sự giúp đỡ xã hội
-Nếu BN bao gồm máy test glucose huyết cá thể hoặc sổ theo dõi xét nghiệm bệnh, soát sổ lại các thông số kỹ thuật theo dõi glucose huyết và xử trí của BN.
-Tiền sử lây lan toan ceton, tần suất, độ trầm trọng, nguyên nhân.
-Tiền sử các cơn hạ glucose máu, khả năng nhận biết và giải pháp xử trí lúc gồm cơn, tần suất, nguyên nhân.
-Tiền sử tăng máu áp, náo loạn lipid máu
-Các biến hội chứng mạch tiết nhỏ: võng mạc, thận, thần kinh
-Các biến chứng mạch tiết lớn: bệnh về tim thiếu máu cục bộ, nhồi ngày tiết cơ tim, đột quị, bệnh liên quan đến mạch máu ngoại vi.
-Cân nặng những con dịp sinh của phụ nữ.
Đối với thiếu nữ trong độ tuổi sinh sản: hỏi vế chiến lược sinh bé của BN, người bệnh bao gồm dùng phương pháp nào để dự phòng thai.
2.2.Khám thực thể: cần đặc trưng chú trọng
a)Chiều cao, khối lượng và BMI, vòng eo; vượt trình cách tân và phát triển và dậy thì ở con trẻ em, thanh thiếu niên.
b)Đo tiết áp, nếu bắt buộc đo áp suất máu nằm cùng đứng để tìm hạ máu áp tư thế
c)Khám tim mạch: nhằm mục tiêu phát hiện các biến hội chứng về mạch máu mập (mạch vành, mạch cảnh, hễ mạch nhà bụng, hễ mạch bỏ ra dưới)
-Cơ năng: Đau thắt ngực (BMV), đau bí quyết hồi tuyệt tê tị nạnh chân (Động mạch chi dưới)
-Xét nghiệm: đo năng lượng điện tim, khôn cùng âm tim, khôn xiết âm Doppler Động mạch cảnh, Động mạch chi, chụp Động mạch đưa ra nếu cần
d)Khám mắt: vạc hiện có đục thủy tinh thể, Soi đáy mắt, chụp Vi mạch hễ mạch võng mạc bởi Fluorescen nếu tất cả chỉ định
e)Khám các tuyến nội máu khác: nhằm phát hiện tại Đa nội ngày tiết tự miễn, thường gặp mặt trên BN ĐTĐ típ 1, nên nên xét nghiệm tìm không bình thường tuyến thượng thận, con đường giáp, tuyến sinh dục
f)Khám da: tìm vệt gai đen, các chuyển đổi da vị ĐTĐ kiểm soát kém, khám những vùng tiêm chích (nếu BN dùng insulin)
g)Khám cẳng chân toàn diện:
-Nhìn: xem vết khô da, biến đổi màu sắc da (tái, tím, tấy đỏ), những vết chai, biến dạng bàn chân, loét chân
-Sờ: xem domain authority lạnh xuất xắc nóng, bắt mạch mu chân cùng chày sau, hốc kheo chân
h)Khám thần kinh:
-TK ngoại biên:
+ vệt cơ năng hỏi triệu bệnh về dị cảm ở bỏ ra dưới: cơ bì, nhức nhức, rét rát,..
+ tất cả hay mất bức xạ gân cơ Achilles
+ thăm khám thực thể: cảm giác xúc giác, cảm xúc rung, cảm xúc áp lực bởi sợi đối kháng (monofilament).
-Thần ghê tự động ảnh hưởng trên các cơ quan
2.3.Đánh giá bán về cận lâm sàng
Bảng 2: Xét nghiệm đối với người bệnh dịch đái toá đường
Tên xét nghiệm | Lần đầu | Tái khám |
Công thức máu | x | 3- 6 tháng, Tùy tình trạng fan bệnh |
Glucose | x | Mỗi lần khám |
HbA1c | x | Mỗi 3 tháng hoặc lúc nhập viện không có thông số tham khảo của những lần thăm khám trước |
Fructosamin | Mỗi 2 tuần, trừ lần khám gồm làm HbA1c | |
Insulin/C-peptide | x | Làm C-peptide hoặc insulin |
Ure | x | Xét nghiệm mỗi lần khám |
Creatinin, tính eGFR | x | Xét nghiệm lần khám đầu, có tác dụng lại hàng năm hoặc theo yêu cầu lâm sàng. |
ALT | x | Xét nghiệm các lần khám |
AST | x | |
Na+, K+, Ca++, Cl- | Tùy tình trạng tín đồ bệnh | |
GGT | ||
Albumin/Protein | Tùy tình trạng fan bệnh | |
Acid uric | x | Tùy tình trạng fan bệnh: Suy thận, gút mạn, viêm khớp |
ABI, CK, CKMB, BNP, Pro-BNP | x | Tùy tình trạng fan bệnh |
Lipid máu | x | 1 - 2 tháng/lần, tùy tình trạng người bệnh |
Tổng so với nước tiểu | x | Mỗi lần khám |
MAU/creatinin niệu | x | 3- 6 tháng/lần |
Điện tim, X - quang quẻ ngực | x | 1 - 2 tháng/lần, tùy tình trạng tín đồ bệnh |
Siêu âm ổ bụng | x | 3 - 6 tháng/lần, tùy tình trạng bạn bệnh |
Siêu âm tim, Doppler mạch | x | Tùy tình trạng bạn bệnh |
Khám răng hàm mặt | x | 3 - 6 tháng/lần, tùy tình trạng tín đồ bệnh |
Khám đáy mắt | x | 3 - 6 tháng/lần, tùy tình trạng bạn bệnh |
Chụp đáy mắt | Theo hướng dẫn và chỉ định BS chuyên khoa | |
Các xét nghiệm khác | Tùy tình trạng bạn bệnh |
-Tần xuất tái khám:
+ giai đoạn mới vạc hiện, đang kiểm soát và điều chỉnh thuốc: tái xét nghiệm 0,5-1 tháng/lần
+ BN ổn định định: khám chu trình mỗi 1-2 tháng/lần
2.4.Tương quan giữa HbA1c cùng nồng độ glucose huyết trung bình
HbA1c là quý hiếm glucose huyết trung bình vào 3 tháng. Bảng dưới đây chỉ gồm tính cách tìm hiểu thêm vì trị số glucose huyết xấp xỉ rất nhanh, vị đó tốt nhất là trường đoản cú đo mặt đường huyết nhiều lần trong thời gian ngày (đối cùng với ĐTĐ típ 2 rất có thể đo thời gian đói, sau ăn, trước khi đi ngủ) để hiểu sự giao động của đường huyết và tác động của bữa ăn. Lúc glucose huyết đã tương đối ổn định, rất có thể đo glucose ngày tiết với tần xuất thưa hơn.
HbA1c thường được khuyến cáo đo 3 mon một lần để theo dõi gần kề tình trạng kiểm soát glucose huyết.
Bảng 3: đối sánh tương quan giữa HbA1c cùng nồng độ glucose máu trung bình
HbA1c (%) | HbA1c (mmol/mol) | Glucose tiết trung bình (mmol/L) |
13 | 119 | 18 |
12 | 108 | 17 |
11 | 97 | 15 |
10 | 86 | 13 |
9 | 75 | 12 |
8 | 64 | 10 |
7 | 53 | 8 |
6 | 42 | 7 |
5 | 31 | 5 |
PHẦN 4
ĐIỀU TRỊ
1. Chính sách điều trị cho người bệnh đái tháo dỡ đường
a)Lập chiến lược toàn diện, tổng thể, lấy người bệnh làm trung tâm, cá nhân hóa cho mỗi người mắc đái tháo dỡ đường, phát hiện nay và dự phòng sớm, tích cực các yếu tố nguy cơ, giảm các tai phát triển thành và biến chuyển cố.
b)Đánh giá toàn diện và đưa ra quyết định điều trị dựa trên cơ sở:
-Tình trạng sức khỏe chung, bệnh lý đi kèm, các chức năng trong hoạt động thường ngày, thói quen sinh hoạt, điều kiện kinh tế, làng mạc hội, yếu đuối tố trung ương lý, tiên lượng sống, cá thể hóamục tiêu điều trị.
-Nguyên tắc áp dụng thuốc: can thiệp biến hóa lối sống ưu tiên sản phẩm đầu, tiêu giảm tối nhiều lượng thuốc dùng, chu trình kiểm tra công dụng và vâng lệnh thuốc cũ trước khi kê đơn mới, phác đồ cân xứng có thể tuân thủ tốt - tối ưu điều trị, khả thi với BN, gồm tính yếu ớt tố giá cả và tính sẵn có.
c)Dịch vụ tư vấn dinh dưỡng, vận động thể lực, tự theo dõi, cung ứng điều trị nên được triển khai, chuẩn bị sẵn sàng cung cấp, cung cấp cho bs điều trị, điều dưỡng, nhân viên cấp dưới y tế, người âu yếm và BN.
d)Chất lượng chăm sóc, khám chữa BN đái dỡ đường cần được thường xuyên giám sát, lượng giá cùng hiệu chỉnh cho cân xứng 1-2 lần/năm
e)Các phương pháp điều trị tổng thể bao gồm 1 số những biện pháp sau:
-Tư vấn, hỗ trợ, can thiệp biến đổi lối sống: ko hút thuốc, không uống rượu bia, chính sách ăn và chuyển động thể lực (áp dụng đến tất từ đầu đến chân bệnh, các giai đoạn).
-Tư vấn tuân thủ điều trị, kiểm soát và điều hành cân nặng
-Thuốc uống hạ mặt đường huyết
-Thuốc tiêm hạ con đường huyết
-Kiểm rà tăng tiết áp
-Kiểm soát xôn xao lipid máu
-Chống đông
-Điều trị và kiểm soát điều hành biến chứng, dịch đồng mắc.
3. Những loại thuốc khám chữa ĐTĐ
-Thuốc uống: Metformin, Sulfonylurea, ức chế enzym alpha glucosidase, khắc chế kênh SGLT2, ức chế enzym DPP- 4, TZD (Pioglitazon).
-Thuốc tiêm: Insulin, đồng vận thụ thể GLP-1.
2. Phương châm điều trị
Bảng 4: phương châm điều trị đến BN ĐTĐ ở bạn trưởng thành, không tồn tại thai
Mục tiêu | Chỉ số |
HbA1c | |
Glucose huyết tương mao mạch dịp đói, trước ăn | 80-130 mg/dL (4,4-7,2 mmol/L)* |
Đỉnh glucose ngày tiết tương mao quản sau ăn uống 1-2 giờ | |
Huyết áp | Tâm thu Nếu đã tất cả biến chứng thận, hoặc có yếu tố nguy cơ tiềm ẩn tim mạch vày xơ vữa cao: huyết áp |
Lipid máu | LDL cholesterol LDL cholesterol Triglycerides HDL cholesterol >40 mg/dL (1,0 mmol/L) làm việc nam và >50 mg/dL (1,3 mmol/L) sinh sống nữ |
* kim chỉ nam điều trị nghỉ ngơi các cá nhân có thể không giống nhau.
-Mục tiêu có thể thấp hơn (HbA1c
-Ngược lại, mục tiêu hoàn toàn có thể cao rộng (HbA1c từ bỏ 7,5 - 8%) ở hầu như BN mập tuổi, mắc dịch đái tháo đường đang lâu, có rất nhiều bệnh lý đi kèm, tất cả tiền sử hạ glucose tiết nặng trước đó.
-Cần chú ý mục tiêu glucose ngày tiết sau ăn uống (sau khi bước đầu ăn 1-2 giờ) nếu đã dành được kim chỉ nam glucose huyết dịp đói nhưng chưa đạt được phương châm HbA1c.
Bảng 5: kim chỉ nam điều trị đái túa đường ở người cao tuổi
Tình trạng sức khỏe | Cơ sở để chọn lựa | HbA1c (%) | Glucose huyết cơ hội đói hoặc trước ăn (mg/dL) | Glucose thời gian đi ngủ (mg/dL) | Huyết áp mmHg |
Mạnh khỏe | Còn sống lâu | 90-130 | 90-150 | ||
Nhiều bệnh, sức mạnh trung bình | Kỳ vọng sinh sống trung bình | 90-150 | 100-180 | ||
Nhiều bệnh phức tạp hoặc dịch nguy kịch/ sức khỏe kém | Không còn sinh sống lâu | 100-180 | 110-200 |
* Đánh giá bán về kiểm soát và điều hành đường huyết:
-Thực hiện nay xét nghiệm HbA1c không nhiều nhất gấp đôi trong 1 năm ở những người bệnh đáp ứng mục tiêu chữa bệnh (và những người có mặt đường huyết được kiểm soát ổn định).
-Thực hiện tại xét nghiệm HbA1c mặt hàng quý ở những người bệnh được biến đổi liệu pháp chữa bệnh hoặc những người không đáp ứng mục tiêu về glucose huyết.
Thực hiện xét nghiệm HbA1c tại thời khắc người bệnh dịch đến khám, chữa bệnh để tạo cơ hội cho việc biến hóa điều trị kịp lúc hơn.
3. Phân tầng nguy cơ tim mạch, thận sống BN ĐTĐ típ 2
Trong chọn lọc thuốc và cách thức điều trị cho BN ĐTĐ típ 2 cần review nguy cơ cao giỏi tiền sử bệnh lý tim mạch do xơ xi măng (BTMDXV) và bệnh tật suy tim, suy thận để rất có thể ra ra quyết định điều trị hòa hợp lý.
a)Phân đội BN có nguy hại cao hoặc đã gồm BTMDXV, dịch thận mạn hay suy tim:
-BN có BTMDXV chiếm ưu vắt bao gồm:
+ BN có tiền sử BTMDXV
+ BN có nguy cơ tiềm ẩn BTMDXV cao: BN ≥ 55 tuổi tất cả hẹp đụng mạch vành, động mạch cảnh hoặc cồn mạch bỏ ra dưới > 50% hoặc dày thất trái
-BN có Suy tim hay bệnh dịch thận mạn chỉ chiếm ưu nạm bao gồm:
+ BN suy tim phân suất tống máu thất trái LVEF
+ BN có bệnh thận mạn (đặc biệt nếu eGFR 30-60 mL/phút/1,73m2 hoặc UACR >30 mg/g, quan trọng UACR>300 mg/g)
b)Phân tầng nguy hại tim mạch trên BN ĐTĐ:
Các yếu hèn tố nguy cơ tiềm ẩn (YTNC) tim mạch chính bao gồm: Tuổi, tăng máu áp, xôn xao lipid máu, thuốc lá lá, mập phì
-Nguy cơ trung bình: BN con trẻ (ĐTĐ típ 1,
-Nguy cơ cao: thời gian phát hiện bệnh dịch ĐTĐ ≥10 năm chưa tồn tại tổn thương cơ quan đích và bao gồm thêm ngẫu nhiên YTNC nào
-Nguy cơ vô cùng cao: BN ĐTĐ kèm bệnh tim mạch hoặc tổn thương cơ sở đích (có đạm niệu giỏi suy thận được tư tưởng khi eGFR 20 năm
4. Chắt lọc thuốc kiểm soát và điều hành đường huyết cho những người bệnh đái túa đường típ 2
Hình 2: Lược đồ chọn lọc thuốc và phương thức điều trị ĐTĐ típ 2
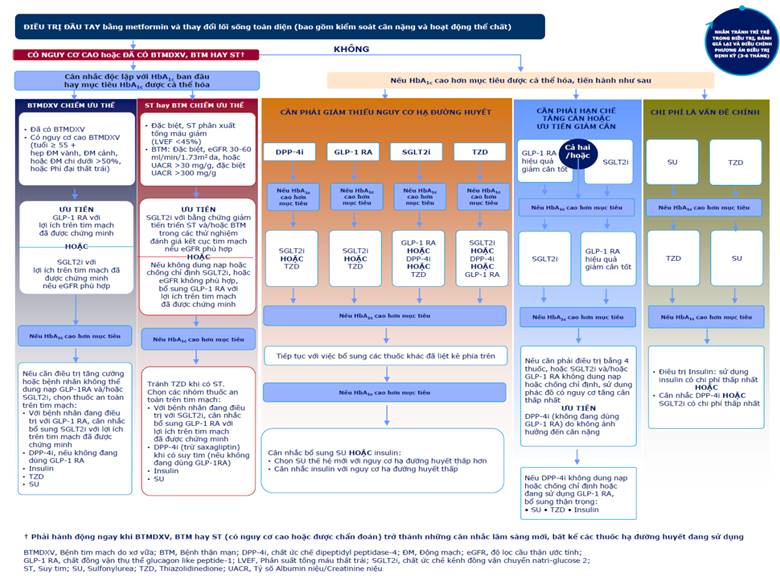
4.1. Những yếu tố đề xuất xem xét khi chọn lựa thuốc điều trị:
a)Hiệu quả giảm glucose huyết
b)Nguy cơ hạ glucose máu: sulfonylurea, insulin
c)Tăng cân: Pioglitazon, insulin, sulfonylurea
d)Giảm cân: GLP-1 RA, khắc chế SGLT2, khắc chế DPP-4 (giảm cân ít)
e)Không ảnh hưởng nhiều lên cân nặng nặng: ức chế enzym DPP-4, metformin
f)Ảnh hưởng trọn lên bệnh án tim mạch vị xơ vữa:
-Hiệu quả hữu dụng (bằng triệu chứng rõ ràng: GLP-1 RA cùng ức chế SGLT-2 trừ lixisenatide trung tính)
-Có thể có ích pioglitazone và metformin
g)Ảnh tận hưởng lên suy tim, đặc biệt suy tim phân suất tống máu sút LVEF
-SGLT-2i bớt tiến triển suy tim, nguy hại nhập viện bởi duy tim
-Chống chỉ định sử dụng nhóm TZD bởi vì tăng suy tim sung huyết
h)Ảnh hưởng lên thận:
-Tác cồn tốt, giúp phục hồi tác dụng thận, sút tiến triển bệnh dịch thận mạn: AECi, SGLT-2i. Còn nếu không dung nạp hoặc chống chỉ định và hướng dẫn với SGLT-2i hoặc là tầm lọc cầu thận ko phù hợp, bổ sung cập nhật GLP-1 RA
-Tác hễ không bổ ích hoặc thận trọng, giảm liều khi suy thận: SU, Metformin
i)Các đối tượng người sử dụng BN đặc biệt:
-Người cao tuổi ( > 65 tuổi): Không cần chỉnh liều GLP-1 RA, SGLT-2i
-Suy thận: Không cần chỉnh liều GLP-1 RA, Linaglipin đối với suy thận nhẹ, trung bình hay nặng. SGLT-2i được ưu tiên bên trên BN có eGFR 30-60 mL/phút/1,73m2 domain authority hoặc albumin niệu>30mg/g creatinin để bớt tiến triển bệnh thận mạn
-Suy gan: Không phải chỉnh liều GLP-1 RA, SGLT-2i đối với suy gan vơi hoặc trung bình. Ở BN suy gan nặng, dapagliflozin hoàn toàn có thể khởi trị với liều 5 mg, nếu dung nạp rất có thể tăng lên 10 mg. Empagliflozin không lời khuyên trên BN suy gan nặng.
j)Giá thuốc, tính sẵn có, sự dung nạp và tài năng chi trả của BN
k)Phác đồ thực hiện dễ nhớ, dễ tiến hành và kĩ năng tuân thủ khám chữa của fan bệnh
4.2. Lựa chọn thế thể
a)Metformin là lựa chọn đầu tiên để khám chữa BN ĐTĐ típ 2 thuộc với biến đổi lối sinh sống (bao gồm kiểm soát điều hành cân nặng, chính sách ăn và tập luyện thể lực). Có thể kết hợp biến hóa lối sống và metformin ngay từ đầu. đổi khác lối sống đơn thuần chỉ tiến hành ở đầy đủ BN bắt đầu chẩn đoán, chưa có biến triệu chứng mạn với mức đường huyết sát bình thường.
b)Khi những vấn đề BTMDXV, Suy tim và bệnh dịch thận mạn đã lộ diện ở bạn bệnh đái dỡ đường thì bọn họ cần hành vi ngay theo hướng đẫn mới, ưu tiên, không dựa vào phác thiết bị thuốc hạ con đường huyết vẫn đang được điều trị mang lại BN:
-Nếu BN bao gồm bệnh ĐMDVX hoặc nguy hại cao ưu tiên chọn lọc thuốc đồng vận thụ thể GLP-1 cùng với các công dụng rõ ràng trên tim mạch hoặc dung dịch ức chế kênh đồng tải natri-glucose (Ức chế SGLT2) với tầm lọc ước thận phù hợp. (Lưu ý: thông tin kê toa của thuốc Ức chế SGLT2 tương quan đến nấc lọc cầu thận eGFR đổi khác tùy theo từng hoạt hóa học và từng quốc gia, vui tươi tham khảo tin tức kê toa của những thuốc Ức chế SGLT2 tại vn để khởi trị hay tiếp tục điều trị với Ức chế SGLT2).
-Đối tượng mắc kèm suy tim hoặc bệnh thận mạn: cân nhắc dùng Ức chế SGLT2 để giảm nguy hại nhập viện do suy tim và/hoặc tiến triển bệnh dịch thận mạn. Giả dụ SGLT-2i không dung nạp hoặc chống hướng dẫn và chỉ định hoặc eGFR không tương xứng thì bổ sung cập nhật GLP-1 RA sẽ được chứng tỏ lợi ích trên tim mạch.
c)Phối hòa hợp thuốc sớm đề nghị được suy nghĩ ở một số BN khi bắt đầu khởi trị để ngăn cản thất bại cùng đạt mục tiêu điều trị nhanh, giỏi hơn. Không lựa chọn những thuốc cùng 1 nhóm, cùng chế độ tác dụng.
d)Sau khi khởi trị, metformin phải được duy trì nếu vẫn tiêu thụ và không tồn tại chống chỉ định.
e)Với những BN không có bệnh tim mạch vì chưng vữa xơ hoặc không tồn tại yếu tố nguy hại BTMDVX: sau khi khởi trị metformin nhưng mà không đạt mục tiêu đường ngày tiết thì suy xét lựa chọn những nhóm không giống theo phác đồ:
-Nếu giá cả điều trị là vấn đề chính: ưu tiên chọn SU, TZD
-Nếu fan bệnh có nguy hại cao hạ glucose máu: ưu tiên chọn DPP-4i, SGLT-2i, GLP-1, TZD
-Nếu người bệnh cần giảm cân: ưu tiên lựa chọn SGLT-2i, GLP-1
f)Sử dụng mau chóng insulin nên để ý đến nếu có vật chứng của dị hóa (giảm cân), triệu chứng tăng mặt đường huyết, hoặc trường hợp mức A1C ≥9% hoặc mức glucose huyết rất to lớn ≥300 mg/dL (16.7 mmol/L).
g)Ở BN ĐTĐ típ 2 không đã đạt được HbA1c kim chỉ nam với dung dịch hạ đường huyết uống thì thuốc đồng vận thụ thể GLP-1 được ưu tiên hơn là insulin dựa vào khả năng kiểm soát và điều hành đường huyết tốt, nâng cao chức năng tế bào beta, hiệu quả giảm cân nặng tốt, lợi ích trên tim mạch và tỉ lệ mắc biến chứng hạ mặt đường huyết rẻ của GLP-1 RA khi solo trị liệu tuyệt phối hợp với các thuốc điều trị đái túa đường dạng uống vẫn được triệu chứng minh.
h)Với BN ĐTĐ típ 2 ko đạt phương châm điều trị, buộc phải điều trị lành mạnh và tích cực ngay không trì hoãn.
i)Cần đánh giá lại kế hoạch điều trị mỗi 3 tháng và kiểm soát và điều chỉnh nếu cần, phụ thuộc vào các yếu tố đặc biệt quan trọng có ảnh hưởng đến chọn lọc thuốc trong điều trị
j)Cần không nguy hiểm tránh nguy hại hạ glucose ngày tiết khi khởi đầu điều trị bằng sulfonylurea, insulin, đặc biệt quan trọng khi glucose huyết ban đầu không cao với BN béo tuổi.
k)Hướng dẫn kỹ thuật tiêm và triệu hội chứng hạ mặt đường huyết mang lại BN. Kiểm tra mọi khi tái khám, khám vùng da địa điểm tiêm insulin xem tất cả vết bầm, lan truyền trùng, loạn dưỡng m .
Hình 3: Sơ đồ khám chữa với insulin
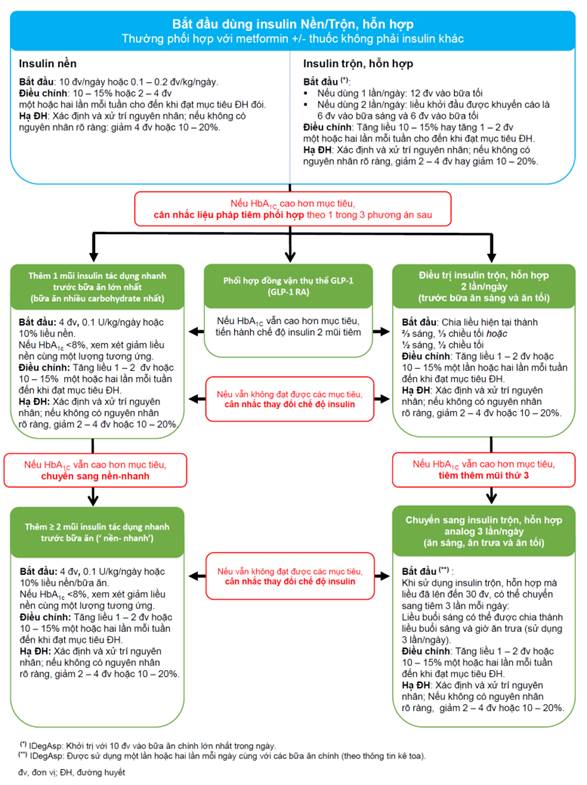
Các chiến lược điều trị insulin sống BN đái tháo dỡ đường típ 2.
*Điều trị với insulin nền:
-Khởi đầu khám chữa với insulin nềnkhi ko đạt được mục tiêu glucose ngày tiết với dung dịch uống. Liều mở màn khuyên cần sử dụng là 0,1 - 0,2 đối kháng vị/kg cân nặng nặng, phụ thuộc vào mức độ tăng glucose huyết, dùng phối hợp với thuốc uống.
- lúc đã kiểm soát và điều chỉnh liều insulin nền đạt được kim chỉ nam glucose tiết đói nhưng mà HbA1c vẫn chưa đạt mục tiêu, chăm chú thêm insulin cấp tốc trước bữa ăn. Một biện pháp khác hoàn toàn có thể xem xét là gửi sang insulin tất cả hổn hợp tiêm dưới da 2 lần mỗi ngày. Nếu như vẫn không giành được mục tiêu, hoàn toàn có thể xem xét chuyển sang insulin nền - insulin nhanh trước mỗi bữa ăn (basal-bolus).
-Liều khởi trị cùng với insulin nền:insulin fan như NPH (tiêm 1-2 lần/ ngày) tuyệt insulin analog như glargine, detemir (tiêm 1 lần/ngày), Degludec (tiêm 1 lần/ngày liều bắt đầu là 10 đơn vị chức năng tiêm dưới da)
-Nếu tiêm Insulin NPH, 2 mũi tiêm bắt buộc cách nhau 11-12 giờ nhằm tránh hiện tại tượng ông chồng liều. Trường hợp tiêm glargine, detemir hoặc Degludec cần tiêm vào giờ cố định mỗi ngày vào buổi sáng, hoặc buổi tối
-Điều trị insulin nền- trước ăn (hoặc nền-nhanh) (basal-plus)
+ Tiêm 1 mũi insulin nền và các mũi insulin tính năng nhanh trước bữa tiệc (1-3 bữa), khởi đầu 04 solo vị, hoặc 0,1 solo vị/kg cân nặng hay 10% liều insulin nền.
+ Điều chỉnh liều: tăng liều 10 - 15% hay tăng 1 - 2 đơn vị mỗi 1 hoặc 2 lần mỗi tuần cho đến khi đạt phương châm đường huyết.
+ Hạ con đường huyết: khẳng định nguyên nhân hạ con đường huyết, nếu không có nguyên nhân rõ ràng, sút liều insulin 2 - 4 đơn vị hay sút 10 - 20%.
*Điều trị với insulin lếu hợp:
-BN cũng có thể mở màn điều trị với insulin trộn, láo lếu hợp:
+ Insulin láo lếu hợp bao gồm 2 thành phần: insulin nhanh và insulin bán chậm, hoặc chậm, với xác suất trộn 30/70; 50/50; 25/75.
+ Đối cùng với BN đái tháo dỡ đường típ 2 chưa thực hiện insulin: BN có thể khởi trị với insulin láo hợp, liều cần sử dụng theo tin tức kê đơn được cỗ Y tế phê duyệt, lấy ví dụ như insulin tất cả 70% Insulin Aspart Protamine/30% Insulin Aspart kết hợp 1 lần hoặc gấp đôi mỗi ngày. Giả dụ khởi trị 1 lần/ngày: liều sử dụng là 12 đơn vị vào bữa tối (bữa ăn chiều). Ví như khởi trị 2 lần/ngày: liều mở đầu khuyến cáo là 6 đơn vị vào ăn sáng và 6 đơn vị vào buổi tối (bữa nạp năng lượng chiều). Trong trường hợp khởi trị với 70% insulin Degludec / 30% insulin Aspart hòa tan, liều được khuyến cáo là 10 đối chọi vị.
+ Điều chỉnh liều: tăng liều 10 - 15% giỏi tăng 1 - 2 đơn vị chức năng mỗi 1 hoặc gấp đôi mỗi tuần cho tới khi đạt mục tiêu đường huyết thời điểm đói.
+ Hạ đường huyết: khẳng định nguyên nhân hạ mặt đường huyết, nếu không có nguyên nhân rõ ràng, sút liều insulin 2 - 4 đơn vị chức năng hay sút 10 - 20%.
-BN đang chữa bệnh insulin nền trước đó: liều khởi đầu bằng liều insulin nền trước đó, phân thành 2/3 buổi sáng, 1/3 buổi chiều HOẶC một nửa buổi sáng, 1/2 buổi chiều
-BN chưa khám chữa insulin nền: liều khởi đầu theo thông tin kê toa được bộ y tế phê duyệt. Nếu dùng 2 lần/ngày: chia thành 2/3 buổi sáng, 1/3 giờ chiều HOẶC 50% buổi sáng, 1/2 buổi chiều tiêm tức thì trước hoặc ngay sau khoản thời gian ăn (đối với insulin analog).
-Khi thực hiện insulin láo hợp gồm 70% Insulin Aspart Protamine/30% Insulin Aspart hòa tan ngày một lần mà liều đã lên tới mức 30 đơn vị thì gồm thể tạo thành 2 lần/ngày bằng phương pháp chia liều cân nhau vào bữa sớm và bữa tối (50/50)
-Liều insulin hỗn hợp 30/70 đang sử dụng 2 lần/ ngày chưa đạt mục tiêu đường huyết, phải chuyển sang 3 lần/ngày: liều buổi sáng có thể thêm 2-4 đơn vị chức năng và tạo thành liều buổi sáng và giờ ăn trưa, liều về tối giữ nguyên. Không dùng kết hợp cùng sulfonylure.
-Điều chỉnh liều: tăng liều 10 - 15% tuyệt tăng 1 - 2 đơn vị chức năng mỗi một hoặc gấp đôi mỗi tuần cho tới khi đạt kim chỉ nam đường huyết
-Hạ mặt đường huyết: khẳng định nguyên nhân hạ con đường huyết, nếu không tồn tại nguyên nhân rõ ràng, sút liều insulin 2 - 4 đơn vị hay bớt 10 - 20%.
-Insulin lếu láo hợp cần được tiêm trước bữa ăn, thời hạn tiêm trước ăn tùy thuộc một số loại insulin nhanh trong các thành phần hỗn hợp (xem phụ lục 02).
*Kiểm tra hiệu quả điều trị:
-Glucose ngày tiết sáng cơ hội đói phản ảnh hiệu quả của liều insulin nền trước đó (đối với loại insulin công dụng kéo dài).
-Glucose máu sau ăn phản ánh công dụng của insulin cấp tốc tiêm trước lúc ăn.
-Tuy nhiên, nồng độ glucose tiết trong ngày tiết còn tùy thuộc con số và một số loại thức nạp năng lượng trước đó, tình trạng vận rượu cồn của BN, dung dịch điều trị những bệnh lý đi kèm.
*Bơm insulin (insulin pump):
Là một vật dụng được sử dụng để đưa insulin vào cơ thể liên tục 24h trong thời gian ngày ở BN đái toá đường (ĐTĐ), còn gọi là liệu pháp tiêm truyền insulin dưới da liên tục.
Bơm insulin được áp dụng như một biện pháp điều trị ĐTĐ tích cực, sửa chữa thay thế vô cùng công dụng cho tiêm insulin những mũi. Với ưu thế đưa insulin vào cơ thể một bí quyết linh hoạt, bơm insulin giúp những BN bị ĐTĐ kiểm soát đường huyết xuất sắc hơn, giảm xấp xỉ đường huyết tương tự như mang lại cuộc sống quality hơn.
Chỉ định:
+ BN ĐTĐ típ 1
+ Khi yêu cầu insulin cao trong: ĐTĐ típ 2 khi có thai hoặc bao gồm bệnh lý cung cấp tính, hoặc ĐTĐ bầu kỳ đề xuất tiêm insulin
+ Hoặc những BN ĐTĐ: Khó kiểm soát và điều hành đường huyết: tiếp tục hạ mặt đường huyết, hạ mặt đường huyết không triệu chứng, hạ đường huyết về đêm, bị liệt bao tử ruột; Lối sinh sống hay ráng đổi, tập dượt nhiều, thao tác theo ca
Chống chỉ định:BN bị xôn xao tâm thần
5.Tư vấn cùng hỗ trợ thay đổi lối sống
Thay thay đổi lối sinh sống hay chữa bệnh không sử dụng thuốc bao hàm luyện bọn lực, bồi bổ và chuyển đổi lối sống.
Xem thêm: Đau Thương ( Thơ Điên Hàn Mặc Tử, Bùi Giáng Hay, Chùm Thơ Điên Hàn Mặc Tử Hay Nhất
5. 1. Chuyển động thể lực
Tăng vận động thể lực giúp làm nâng cao đường huyết, kiểm soát trọng lượng và giảm nguy hại bệnh tim mạch. Kết hợp luyện bạn bè lực với can thiệp bồi bổ sẽ có hiệu quả giảm HbA1c những hơn.
a)Đánh giá trước khi tập thể dục
Trước khi bắt đầu chương trình luyện tập thể lực, BN đái túa đường phải được kiểm tra những biến chứng có thể ảnh hưởng bởi đi lại thể lực cường độ cao: căn bệnh mạch vành, bệnh dịch võng mạc, bệnh dịch thần ghê ngoại biên và đổi thay chứng cẳng b